Sémaglutide et foie gras (MASH) : au-delà du poids, une vraie « remise à zéro » biologique ?
Des chercheurs montrent que le sémaglutide ne ferait pas seulement fondre les kilos : il modifie aussi des dizaines de protéines circulantes liées à l’inflammation et à la fibrose du foie, rapprochant le profil des patients de celui de sujets en bonne santé. Explications sans jargon.
Le décor : qu’est-ce que le MASH (ex-NASH) ?
Le MASH (pour metabolic dysfunction–associated steatohepatitis) est la forme « inflammatoire » du foie gras. Au-delà de la simple accumulation de graisse, on observe des lésions des cellules du foie, une inflammation et, avec le temps, de la fibrose (cicatrices). Le MASH touche souvent des personnes avec surpoids, diabète de type 2 ou cholestérol élevé. Sans traitement, il peut évoluer vers la cirrhose et le cancer du foie.
Depuis 2025, les choses bougent vite : un essai de phase 3 a montré que le sémaglutide hebdomadaire améliorait des critères histologiques (analyse au microscope), et l’autorité américaine (FDA) a approuvé Wegovy® (sémaglutide) pour traiter le MASH avec fibrose modérée à avancée.
Le sémaglutide en deux phrases
Le sémaglutid est un agoniste des récepteurs du GLP-1, un médicament né contre le diabète puis largement utilisé contre l’obésité. Il réduit l’appétit, aide à perdre du poids et améliore le sucre sanguin et les graisses. Dans un essai antérieur de phase 2 chez des patients avec NASH/MASH, une dose quotidienne a conduit à une résolution du MASH (sans aggravation de la fibrose) chez près de 6 patients sur 10, contre ~1 sur 6 sous placebo.
La nouveauté : regarder le « nuage » de protéines dans le sang
Une équipe internationale est allée plus loin : que se passe-t-il dans le sang, au niveau des protéines, pendant un traitement au sémaglutide ? Grâce à une technologie dite protéomique (SomaScan®, un test à base d’aptamères), les chercheurs ont analysé des milliers de protéines chez des patients MASH traités par sémaglutide lors d’un essai, et ont identifié 72 protéines dont les variations sont liées à la fois au traitement et à la résolution du MASH. Beaucoup touchent au métabolisme, à l’inflammation et à la fibrose. En clair : le sémaglutide semble remettre en ordre plusieurs voies biologiques déréglées dans le MASH.
Ces résultats ne sortent pas de nulle part. D’autres travaux « grande échelle » chez des personnes en surpoids ou diabétiques avaient déjà montré que le sémaglutide reprogramme largement le protéome circulant, et que certaines de ces modifications semblent dépasser la seule perte de poids ou la baisse de l’HbA1c.
Et le poids dans tout ça ? Oui… mais pas que
On sait que maigrir améliore le foie : moins de graisse dans le foie = moins d’inflammation = moins de fibrose. Sans surprise, une partie importante de l’effet du sémaglutide passe par la perte de poids. L’analyse statistique des chercheurs suggère que la majeure partie de l’amélioration de la stéatose et une bonne part de la résolution du MASH s’expliquent par les kilos perdus.
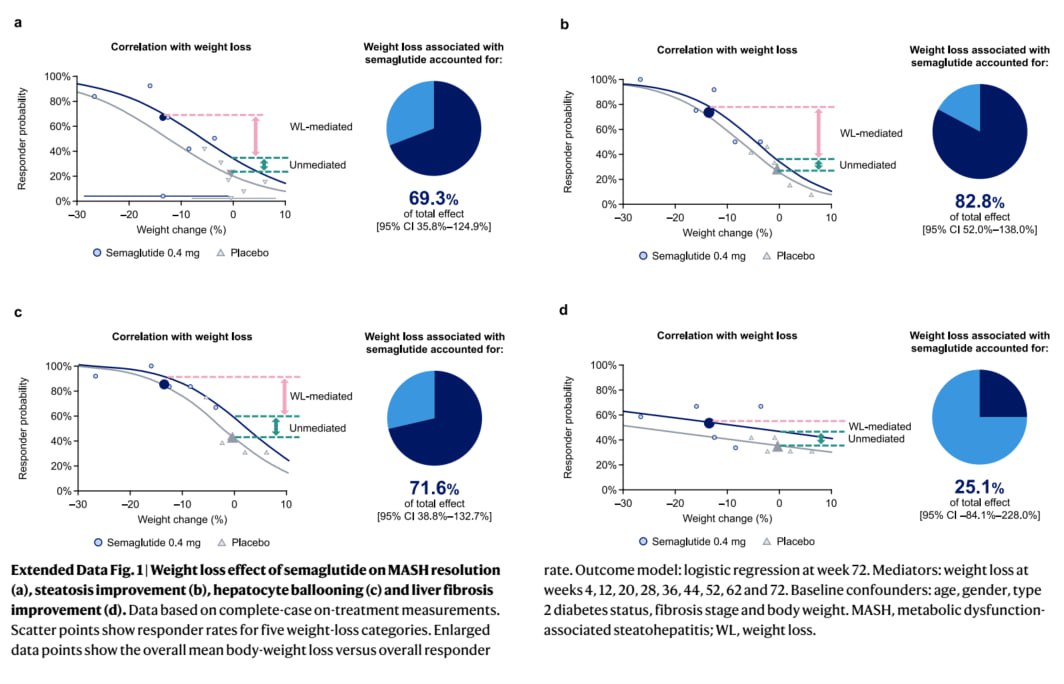
Mais ce n’est pas toute l’histoire. Les auteurs observent des changements protéomiques et des signaux d’amélioration qui ne se superposent pas entièrement à la perte de poids : une fraction de l’effet reste indépendante du poids, notamment autour de la fibrose et de l’inflammation. D’autres travaux protéomiques en population obèse vont dans le même sens : certaines protéines bougent avec le sémaglutide même en tenant compte des kilos et de la glycémie.
Preuves « côté labo » : deux modèles animaux racontent la même histoire
Dans deux modèles précliniques de MASH (dont un modèle sans obésité), le sémaglutide a diminué l’inflammation et la fibrose, et calmé l’expression de gènes liés au collagène et au remodelage du tissu. Que l’effet apparaisse même sans obésité soutient l’idée qu’il existe des mécanismes au-delà du simple amaigrissement.
Mais alors… où agit le médicament si le récepteur n’est pas dans le foie ?
Surprise : le récepteur GLP-1 n’est probablement pas présent sur les cellules du foie (hépatocytes) chez l’humain, ni sur certaines autres cellules hépatiques clés, selon des données récentes. Cela plaide pour des effets indirects : via le cerveau et le nerf vague (qui modulent l’inflammation), via l’intestin, le tissu adipeux, la glycémie et les lipides. Notons que des publications plus anciennes défendaient l’inverse, d’où un débat scientifique encore ouvert.
Retour sur les essais cliniques : ce qu’on a appris, étape par étape
Phase 2 (quotidienne) : la preuve de concept
Dans un essai de phase 2 publié en 2021, la dose quotidienne la plus élevée a obtenu une résolution du MASH (sans aggravation de la fibrose) chez ~59 % des patients, contre ~17 % sous placebo, à 72 semaines. En revanche, le critère « amélioration de la fibrose d’au moins un stade » n’était pas significativement meilleur que le placebo.
Phase 3 (hebdomadaire) : confirmation et élargissement
En 2025, une grande étude de phase 3 avec sémaglutide 2,4 mg hebdomadaire a confirmé des bénéfices histologiques, y compris sur la fibrose, ce qui a contribué à l’approbation américaine dans le MASH avec fibrose modérée/avancée.
Message simple : maigrir compte beaucoup, mais le sémaglutide semble aussi réécrire des voies inflammatoires et fibrosantes, ce que reflètent les 72 protéines « signature » observées dans le sang.
Biomarqueurs : vers une « prise de sang » pour suivre la maladie ?
Les 72 protéines mises en avant distinguent des profils « malades » et « sains » dans une cohorte du monde réel, et se normalisent sous sémaglutide chez les patients qui s’améliorent. Si cela se confirme, on pourrait disposer demain de biomarqueurs sanguins pour suivre la réponse, voire anticiper les risques cardio-métaboliques associés au MASH. D’autres équipes cartographient aussi des signatures sanguines à grande échelle dans la stéatose : le champ avance très vite.
Ce que cela change (ou pas) pour une personne concernée
- Des options en plus : jusqu’à récemment, il n’existait pas de traitement « validé » pour le MASH. Les résultats récents ouvrent une porte, à côté des mesures de mode de vie qui restent fondamentales.
- Perdre du poids reste la clé : c’est le principal levier d’amélioration du foie, qu’il soit naturel (alimentation, activité physique) ou aidé par un médicament.
- Des bénéfices possiblement plus larges : au-delà du foie, des profils protéiques « cardiovasculaires » s’améliorent aussi sous sémaglutide dans d’autres cohortes, ce qui colle avec les essais montrant une réduction du risque cardio-vasculaire chez certains patients.
- Pas pour tout le monde : effets indésirables digestifs possibles, contre-indications spécifiques, et la décision d’utiliser un GLP-1 reste médicale et personnalisée.
Limites et questions ouvertes
- La grande étude « protéomique » s’appuie sur un essai de phase 2 et sur un test semi-quantitatif ; une partie des liens observés relèvent de médiations statistiques (corrélations) plutôt que de preuves causales.
- Les changements d’activité physique ou d’alimentation pendant l’essai n’étaient pas mesurés finement : une part de l’effet pourrait venir de là.
- Le débat scientifique continue sur l’expression du récepteur GLP-1 dans le foie ; les données récentes penchent pour des effets indirects, mais tout n’est pas tranché.
Parler à son médecin : 6 questions utiles
- Mon profil (poids, diabète, cholestérol, fibrose) fait-il de moi un bon candidat ?
- Quels bénéfices réalistes pour mon foie à 6–12 mois ?
- Quels effets indésirables surveiller ? Quand adapter la dose ?
- Quels bilans suivre (enzymes hépatiques, échographie/IRM, éventuellement scores sanguins) ?
- Que garder dans mon quotidien (alimentation, activité) pour maximiser l’effet ?
- Une autre option (médicamenteuse ou non) me conviendrait-elle mieux ?
À retenir en 30 secondes
- Le sémaglutide aide des patients MASH à résoudre l’inflammation et la stéatose, et améliore des marqueurs histologiques (phase 2, confirmé en phase 3).
- Il ne fait pas « que » maigrir : il réorganise un profil de 72 protéines sanguines liées au MASH, en partie au-delà de la perte de poids.
- Le récepteur GLP-1 n’étant vraisemblablement pas dans les cellules du foie, une part de l’effet passe par des voies indirectes (cerveau-intestin-métabolisme).
- Rien ne remplace l’hygiène de vie ; le médicament s’y ajoute et se prescrit au cas par cas.
